Медицинский массаж спины
Лечение подобных проблем должно быть комплексным. Медицинский массаж является эффективным способом лечения и профилактики проблем с опорно-двигательным аппаратом.
| 29-11-22
Грыжи и протрузии межпозвонкового диска: как быть?
Периодически на протяжении последних двух лет болит спина в поясничном отделе. С лета стала болеть очень часто. В зависимости от положения тела боль может усиливаться. В положении сидя хуже всего.
M51.2 | 29-11-22
Инфаркт костного мозга: что это, как быть, это опасно? (МРТ)
МРТ картина гонартроза 1 степени, синовита левого коленного сустава, признаки дегенеративных изменений передней связи, инфаркта костного мозга на границе н/3, с/3 диафиза бедренной кости
M87 | 29-11-22
Подергивания в икроножной мышце: тянет икру, что это, что делать?
Чувствую как подёргивания в районе икры в левой ноге, то иногда тянет, нашли шпору на пятке это может быть как то связанно?
R25.2 | 28-11-22
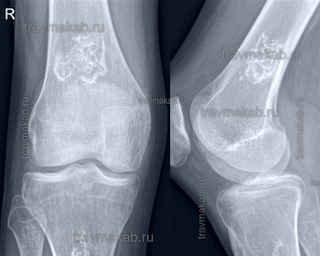
Болит в локте при разгибании с нагрузкой: что это может быть, как быть и как лечить?
Болит в локте при разгибании с нагрузкой (например, отжимания). Небольшие боли и при сгибании (подтягивания). Меньше болит после хорошей разминки.
| 29-11-22
Ужасная боль в пояснице и в ноге (ишиалгия): что это, как быть и как лечить?
Ужасная боль в ноге, по всей задней поверхности с трудом могу сидеть без обезболивающих, сделала МРТ, подскажите что дальше делать, плохой ли это результат?
M54.3 | 29-11-22
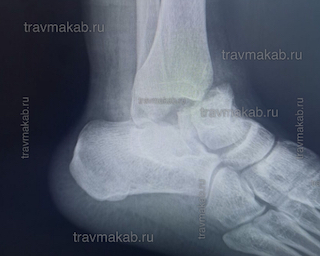
Перелом таранной кости: была операция (спицы), как быть, как дальше лечить, отек
Сломал таранную кость с осколками и со смещением, была операция заживают раны, пальцы ног и в целом нога плохо двигается.
S92.1 | 29-11-22
Рецидив грыжи поясничного отдела после операции: что делать, как быть?
В августе 2019г сделали операцию по удалении грыжи поясничного отдела, почти 3 года всё было хорошо но сейчас всё повторилось заново, сильно болит поясница, отдаёт в ногу, ходить не может
M51.3 | 29-11-22
Деформация Хаглунда-Шинца у детей: что это, как быть, как лечить?
Ставили диагноз вальгусная деформация проксимальных отделов бедренных костей. Также есть шишки над пяткой - не болезнены, только обувь натирает мозоли на них
M92.6 | 29-11-22
Ушиб копчика: падение на копчик, боль, что это, как быть и как лечить?
Упала на копчик. Возникла тянущая боль, тяжело было сидеть, на спине лежать было больно. Отека, синяка не было и нет.
S30.0 | 29-11-22
Coxa valga: что это, как быть, как лечить?
В конце ноября воспалился сустав, диагноз Пертеса был под вопросом. После МРТ в начале января диагноз сняли, была жидкость в суставе
Q65.8 | 29-11-22
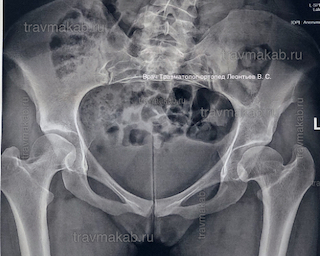
Диспластический коксартроз, боли в пояснице: что это, как быть, как лечить?
В детстве была дисплазия тазобедренного сустава с левой стороны. Левая нога на 1,5см короче. Стали месяца три назад стали беспокоить колющие боли в области поясницы
M16.2 | 29-11-22
Сужение позвоночного канала в шейном отделе позвоночника: что это, как быть, как лечить?
У меня постоянные боли в плечевом поясе, головокружение и предобморочное состояние! Стала чувствовать себя резко плохо месяца 2 назад! Сделала МРТ ШОП!
M48.0 | 29-11-22
Дисплазия тазобедренных суставов у ребенка 9 мес: что делать, как быть, как лечить?
Сейчас ребенку 9 месяцев, сделали контрольный снимок - осталось практически все так же. Что делать?
Q65.8 | 29-11-22
Синдром Зудека после перелома: не гнуться пальцы кисти, что это, как быть, как лечить?
Сняли гипс, рентген показал синдром Зудека. Доктор сказал носить жёсткий ортез два месяца, плохо срослось.
M89.0 | 29-11-22








































.jpeg)
.jpeg)
.jpeg)


 Вход через Яндекс
Вход через Яндекс Вход через Вконтакте
Вход через Вконтакте Вход по e-mail
Вход по e-mail