Бешенство: эпидемиология, причины, симптомы, профилактика, лечение
Код МКБ-10: A82 - Бешенство
Код МКБ-11: 1C82
Содержание статьи
Бешенство (от лат. rabies и греч. lyssa – гидрофобия) – вирусное зоонозное природно-очаговое и антропургическое заболевание с контактным механизмом передачи, поражающее всех теплокровных позвоночных животных, протекающее с тяжёлым поражением нервной системы и заканчивающееся для человека смертельным исходом.
Следует с осторожностью использовать термин «гидрофобия», ибо этот синдром наблюдается только у человека и не может являться синонимом термина «бешенство».
Этиология и патогенез
Возбудитель бешенства – вирус Neuroryctes rabid относится к группе миксовирусов рода Lyssavirus семейства Rhabdoviridae. Вирус имеет цилиндрическую форму, напоминающую винтовочную пулю, размеры варьируют в пределах 90–200 нм [1, 2].
Вирусный геном состоит из одноцепочечной линейной цепи РНК, связанной с нуклеопротеином (N-протеин), в совокупности с РНК-зависимой РНК-полимеразой (L-протеин и NS-протеин). Существует семь генотипов вируса.
Классические штаммы вируса бешенства (генотип 1) высокопатогенны для всех видов теплокровных животных [3].
Структурно вирус представлен сердцевиной в виде связанной с белком РНК, окружённой липопротеиновой оболочкой с гликопротеиновыми шипами. Гликопротеин G отвечает за адсорбцию и внедрение вируса в клетку, обладает антигенным (типоспецифический антиген) и иммуногенным свойствами.
Гликопротеин вируса бешенства представляет собой основной антиген, вызывающий иммунный ответ при инфекции, поэтому большинство разрабатываемых антирабических рекомбинантных и ДНК-вакцин основаны на этом белке. Антитела к нему нейтрализуют вирус, их определяют с помощью реакции нейтрализации (РН) [2, 3].
Различают дикий, или уличный (циркулирующий в природе), и фиксированный штаммы вируса бешенства. Дикий штамм циркулирует среди животных и патогенен для человека. Фиксированный штамм получен искусственным путём (многократным пассированием дикого вируса через мозг кроликов), он не патогенен для человека, этот штамм используют при получении антирабических вакцин.
Его размножают в различных тканевых культурах (диплоидных клеток человека или фибробластов эмбриона хомячка), а после адаптации – на куриных и утиных эмбрионах. Механизм вирусной персистенции в клеточных культурах связывают с образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит путём адсорбционного эндоцитоза – вирионы выявляются в виде включений, окружённых мембраной, адсорбированных на микротрубочках и в составе лизосом [1, 3].
Вирус устойчив к фенолу, замораживанию, антибиотикам. Разрушается кислотами, щёлочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении – за 2 мин). Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу, к высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1–2%), карболовой кислотой (3–5%), хлорамином (2–3%).
После внедрения через повреждённую кожу со слюной вирус бешенства достигает уязвимых безмиелиновых нервно-мышечных синапсов и сухожильных рецепторов Гольджи и проникает в периферические нервы. С аксоплазматическим током вирус центростремительно распространяется по нервным стволам к головному мозгу. При этом скорость продвижения вируса составляет около 3 мм/ч [3].
Достигнув центральной нервной системы, вирус бешенства инфицирует нейроны, репликация происходит почти исключительно в сером веществе. Достигнув нейронов головного мозга, гликопротеины оболочки вируса связываются с рецепторами клетки и проникает в неё. Наружная оболочка вируса рассасывается, и геном вместе с РНК-полимеразой (вирусной) оказывается в цитоплазме нейрона. Сначала происходит синтез коротких плюс-цепей РНК, которые необходимы для синтеза вирусных белков, затем синтез нескольких полных плюс-цепей, матриц для синтеза вирусной РНК.
Короткие плюсцепи транслируются рибосомами с образованием белков, которые проходят доработку в комплексе Гольджи и встраиваются в клеточную мембрану. Готовые вирусы формируются путём взаимодействия минус-цепей РНК (геномных) с протеинами L, N и NS, которые синтезировались в начале репродукции. Далее вирус «собирается» и выходит из клетки. Активная репродукция вируса происходит в продолговатом мозге, сильвиевом водопроводе, аммоновых рогах гиппокампа, захватывая центры n. vagus и n. glossopharyngeus, вызывая спазмы глотки и голосовой щели, а также активно размножаясь в сердечных ганглиях и гассеровом узле тройничного нерва.
Затем вирус бешенства распространяется в обратном направлении центробежно по вегетативным нервным волокнам на периферию. Таким же периневральным путём он попадает в слюнные железы (выделяясь со слюной больного уже с конца инкубационного периода), в слёзные железы, в роговицу, почки, лёгкие, печень, кишечник, поджелудочную железу, скелетные мышцы, кожу, сердце, сосочки языка, надпочечники, волосяные фолликулы и др. Нельзя отрицать также роль гематогенного и лимфогенного пути распространения вируса в организме [4–5].
Размножаясь в нервной ткани (головной и спинной мозг, симпатические ганглии, нервные узлы надпочечников и слюнных желез), вирус вызывает специфический менингоэнцефалит с умеренными воспалительными изменениями, относительно негрубой деструкцией нервных клеток, сопровождаемыми отёком-набуханием вещества головного мозга. Смерть наступает вследствие асфиксии и остановки сердца в результате поражения жизненно важных центров – дыхательного и сосудодвигательного [6].
Обращает на себя внимание несоответствие между тяжёлыми неврологическими проявлениями болезни и скудными патоморфологическими изменениями в веществе мозга. Гистологическая картина напоминает таковую при других вирусных инфекциях ЦНС: полнокровие, умеренный хроматолиз, пикноз ядер и нейронофагия, инфильтрация периваскулярных пространств лимфоцитами и плазматическими клетками с формированием вокруг венул мозга лимфоидных «муфт», пролиферация микроглии, гидропическая дистрофия.
Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном бугре, подбугорной области, в чёрном веществе, ядрах черепных нервов, в среднем мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг участков поражённых клеток появляются лимфоцитарные инфильтраты (рабические узелки).
В цитоплазме клеток поражённого мозга (чаще в нейронах аммонова рога) формируются эозинофильные округлые включения с базофильными зёрнами – специальные тельца Негри, размером около 10 нм, представляющие собой места продукции и накопления вирионов бешенства. Одновременно вокруг нервных клеток с явлениями дистрофии и некроза происходит образование глиозных узелков бешенства – телец Бабеша. У 20% больных тельца Бабеша– Негри выявить не удаётся, однако их отсутствие не исключает диагноз бешенства [4, 6].
Эпидемиология
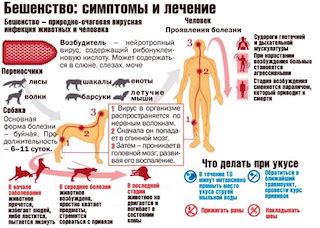
Бешенство представляет собой зоонозную инфекцию. Резервуарными хозяевами бешенства считают летучих мышей, причём не обязательно вампиров. Сами не болея, они обеспечивают длительную циркуляции вируса. Основным хозяевами бешенства в природе служат дикие животные. Синантропные животные заражаются от диких, создавая антропургические очаги и увеличивая угрозу передачи заболевания человеку. Существуют две основные эпидемические формы заболевания: городское бешенство и лесное бешенство.
Ареал бешенства в Российской Федерации охватывает большую часть регионов страны, бешенство животных занимает лидирующие позиции среди зооантропонозных заболеваний животных по числу ежегодно выявляемых неблагополучных пунктов.
В Российской Федерации наибольшее количество эпизоотических очагов и наибольшее число заболеваний бешенством животных регистрируются на территориях Центрального, Приволжского, Уральского, Южного и Сибирского федеральных округов. Так, на субъекты Центрального, Приволжского и Уральского федеральных округов приходится 77% всех зарегистрированных заболеваний животных и 78% выявленных эпизоотических очагов [7, 8].
В последние годы в Российской Федерации преимущественно регистрируется лесной тип бешенства. Наблюдаемый характер территориального распространения, сезонность и цикличность вспышек болезни связаны с численностью, ареалом обитания, биологическими и поведенческими особенностями животных, являющихся резервуарами рабического вируса. Основные резерванты бешенства на территории России – дикие псовые, преимущественно лисы, енотовидные собаки, песцы, волки, шакалы и корсаки. В эпизоотические очаги могут вовлекаться и другие дикие животные.
В последние годы зарегистрированы случаи бешенства у барсуков, хорьков, куниц, бобров, лосей, рысей, диких кошек, серых крыс, домовых мышей. Выявлены случаи заболевания белки, хомяка, ондатры, нутрии, медведя. Передача вируса возможна также при укусе летучими мышами-вампирами (чаще это происходит в Мексике, Аргентине и Центральной Америке), зарегистрированы случаи бешенства после укусов насекомоядных летучих мышей в США, Европе, Австралии, Африке, индии, в России (Белгородская область), на Украине [7, 8].
Активные природные очаги вовлекают в эпизоотический процесс домашних и сельскохозяйственных животных. Доля домашних и сельскохозяйственных животных в качестве источника инфекции существенно ниже. Это может быть крупный рогатый скот, лошади, мелкий рогатый скот. Доминирующее положение в группе домашних животных занимают собаки и кошки. Принципиально порода животных не влияет на вероятность передачи вируса бешенства человеку. Наибольшую опасность представляют бездомные животные, риск инфицирования которых рабическим вирусом существенно выше [9]. С 2008 г. в общей заболеваемости животных отмечается снижение удельного веса сельскохозяйственных животных до 12,7% (2011 г.), в то время как удельный вес заболевших бешенством собак и кошек увеличился до 33% [8, 10].
Источником инфекции для человека являются животные, находящиеся в инкубационном периоде заболевания, или с клинической картиной бешенства.
Основной механизм заражения человека – контактный.
Вирус выделяется во внешнюю среду со слюной инфицированного животного. Человек заражается при укусе больным животным или при ослюнении кожи (при наличии микротравм) и слизистых оболочек (в том числе неповреждённых) [2, 3, 11]. Появление вируса в слюне может обнаруживаться ещё до развития у животных клинических проявлений заболевания. Описаны случаи заболевания людей в результате укуса внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени [12].
Доказана возможность аэрогенного заражения, не исключаются алиментарный и трансплацентарный пути передачи вируса. В странах и регионах, где основным резервуаром являются летучие мыши (прежде всего США, Южная Америка), помимо укусов, которые могут оставаться незамеченными из-за остроты и мелких размеров зубов, инфицирование может происходить аэрозольным механизмом при посещении пещер, заселённых колониями летучих мышей, в чьей популяции циркулирует рабический вирус [13]. Документированы также редкие случаи аэрозольного механизма инфицирования в лабораторных условиях [14].
От человека человеку при прямом контакте бешенство не передаётся. Хотя слюна человека, заболевшего бешенством, содержит рабический вирус, что теоретически допускает возможность его передачи другим людям, на практике данный вариант контактного механизма инфицирования людей не получил убедительного подтверждения [9]. Тем не менее, по классическим представлениям [14], уход и оказание помощи больным бешенством сопряжены с высоким риском инфицирования и требуют проведения профилактической постконтактной вакцинации [15]. Описаны случаи передачи бешенства от донора к реципиенту через инфицированный трансплантат роговицы, а также после пересадки органов (лёгких, печени, почек) и сосудов [16–19].
Бешенство распространено практически по всему миру, за исключением Океании и Антарктиды. В Австралию бешенство завезли только в 1996 г. Ежегодно в мире от бешенства погибают около 40–70 тыс. человек, причем 95% случаев смерти людей происходят в регионах Азии, Африки и Латинской Америки.
По данным ВОЗ, бешенство по наносимому экономическому ущербу занимает пятое место среди инфекционных болезней. В последние годы в мире (и в различных регионах Российской Федерации) наблюдают активизацию природных очагов этой инфекции, что неизбежно ведёт к увеличению числа заболевших людей [20].
В Российской Федерации в 2008–2011 гг. зарегистрировано 57 летальных исходов при заболевании людей гидрофобией (бешенством). Более 85% всех заболеваний людей этой инфекцией приходится на субъекты Центрального, Южного, Северо-Кавказского и Приволжского федеральных округов Российской Федерации [10].
В последние годы заболевания людей бешенством регистрировались в Центральном федеральном округе Российской Федерации (Тверская, Московская, Воронежская, Белгородская, Орловская области, г. Москва), в Южном (Республика Калмыкия, Краснодарский край, Астраханская и Волгоградская области), Приволжском (республики Мордовия и Башкортостан, Нижегородская, Самарская, Ульяновская и Оренбургская области), Северо-Кавказском (республики Дагестан, Северная Осетия – Алания и ингушетия, Ставропольский край), Уральском (Челябинская область и Ханты-Мансийский автономный округ), Дальневосточном (Хабаровский край и Еврейская автономная область) и Сибирском федеральном округе (Новосибирская область) [21–27].
Число лиц, получающих различные повреждения от животных, в последние годы составляет более 425 тыс. человек, из них более 100 тыс. – дети в возрасте до 14 лет. Показатель обращаемости за антирабической помощью в среднем по стране составляет 300,0 на 100 тыс. населения. Ежегодно более 250 тыс. человек подвергаются риску заражения вирусом бешенства и нуждаются в проведении им специфического лечения с использованием антирабической вакцины, в то же время около 40 тыс. человек должны получать дополнительно антирабический иммуноглобулин [10, 24–30].
Наиболее высокие показатели обращаемости за антирабической помощью отмечаются в Астраханской области, республиках Северная Осетия – Алания, Калмыкия и Хакасия и составляют порядка 400–600 на 100 тыс. населения; в Кабардино-Балкарской Республике, Республике Саха, Удмуртской Республике, Хабаровском крае, Московской, Орловской, Самарской, Смоленской, Калужской и Тверской областях – около 350–395 на 100 тыс. населения [24, 25].
Среди умерших от бешенства подавляющее большинство (88–90%) не обращались за медицинской помощью и соответственно не получили своевременного антирабического лечения. В редких случаях заболевание развивается на фоне проведения антирабической вакцинации при наличии укусов опасной локализации и при позднем обращении за антирабической помощью. Существует два типа вакцин для защиты от бешенства организма человека – вакцина на основе нервной ткани, впервые разработанная Луи Пастером, и вакцина на основе клеточной культуры. Для проведения профилактики бешенства вместо применявшейся прежде тканевой вакцины, обладавшей высокой реактогенностью, используют культуральные. Культуральные вакцины лишь в единичных случаях вызывают реакции местного и общего характера. При тяжёлых множественных укусах опасной локализации наряду с вакциной вводят антирабический иммуноглобулин – гетерологичный (лошадиный) или гомологичный (человеческий), нейтрализующий вирус бешенства.
Кодирование бешенства по МКБ-10: А82. Бешенство А82.0. Лесное бешенство А82.1. Городское бешенство А82.9. Бешенство неуточнённое По клиническим проявлениям выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни [1].
Диагностика бешенства
Диагностика носит комплексный характер и предусматривает оценку клинической картины заболевания совместно с данными эпидемиологического анамнеза. Результаты лабораторных исследований прижизненного значения не имеют. Важное значение при установлении диагноза имеет сбор эпидемиологического анамнеза [1, 2, 9].
Случаем, подозрительным на инфицирование вирусом бешенства, считается: человек, травмированный или ослюнённый больным бешенством животным или подозрительным на это заболевание животным [31].
Случаем, подозрительным на инфицирование вирусом бешенства с развитием клиники заболевания считается: случай с симптомами менингоэн-цефалита и (или) гидрофобии и аэрофобии при наличии в анамнезе укуса или ослюнения больным бешенством животным или подозрительным на это заболевание животным.
Для диагностики бешенства рекомендуется обратить внимание на наличие в анамнезе в течение последнего месяца до заболевания укуса или ослюнения диким или домашним животным, контакта с диким или домашним животным, характер профессиональной занятости (ветеринары, охотоведы, работники зверопитомников и приютов для бездомных собак, кинологи), содержание дома собак, контакт с дикими животными (охотники) [32].
Следует учитывать, что инкубационный период бешенства определяется локализацией и тяжестью нанесённых повреждений и составляет от нескольких дней до 6 лет и более. Наиболее короткая инкубация наблюдается при укусе лица, головы, затем верхних конечностей и максимально длинная – при укусе в нижние конечности.
В начале болезни больной может предъявлять жалобы на появление неприятных ощущений и болей в месте укуса (жжение, тянущие боли с иррадиацией к центру, зуд, гиперестезия кожи), бессонницу, раздражительность, повышение температуры, чувство нехватки воздуха. Патогномоничными признаками разгара болезни являются невозможность пить воду (гидрофобия), аэрофобия, развитие приступов психомоторного возбуждения, слюнотечение, бред и галлюцинации [1, 2, 9, 33–35].
Для развития клинической симптоматики бешенства (гидрофобии) характерно постепенное начало заболевания в течение 1–3 дней с периода предвестников (продромальный период): возможна лихорадка, чаще субфебрильная, повышенная чувствительность к слуховым и зрительным раздражителям, гиперестезия кожи. В области уже зарубцевавшейся раны иногда вновь появляются местные воспалительные явления, рубец становится красным и припухает. Наблюдают также повышение эмоциональной активности продолжительностью от нескольких часов до нескольких дней. При укусах в лицо возникают обонятельные и зрительные галлюцинации. Больной замкнут, апатичен, отказывается от еды, плохо спит, сон у него сопровождается устрашающими сновидениями.
Начало острого энцефалита проявляется приступами психомоторного возбуждения. Вскоре присоединяются изменение сознания, галлюцинации, агрессивность, буйство, бредовые идеи, мышечные спазмы и судороги.
Больной пытается убежать, укусить, нападает с кулаками. На этом фоне возникает приступ болезни («пароксизм бешенства»), сопровождающийся судорогами мышц глотки, гортани, диафрагмы, возможно нарушение дыхания и глотания. Характерны психомоторное возбуждение, гиперсаливация, рвота, что приводит к обезвоживанию. Приступы длятся несколько секунд или минут, в дальнейшем частота их нарастает, провоцируют их попытка пить (гидрофобия), дуновение воздуха (аэрофобия), яркий свет (фотофобия) или громкий звук (акустикофобия). Эти явления нарастают в своей интенсивности, так что одно напоминание о воде или звук льющейся жидкости вызывает спазмы мышц глотки и гортани.
Дыхание становится шумным в виде коротких судорожных вдохов, на высоте приступа возможна остановка дыхания. Между приступами сознание, как правило, проясняется. К симптомам энцефалита вскоре присоединяются признаки нарушения стволовых функций. Поражение черепно-мозговых нервов ведёт к диплопии, парезу лицевых мышц, невриту зрительного нерва, нарушению глотания. Слюнотечение в сочетании с дисфагией приводят к появлению пены изо рта, что очень характерно для больных бешенством. Наблюдается тахикардия, гипертермия.
Следующая стадия болезни – паралитическая. Через 2-3 дня прекращаются судороги и возбуждение, проясняется сознание. На фоне мнимого улучшения состояния развиваются параличи мышц конечностей, языка, лица. Смерть наступает от паралича дыхательного или сосудодвигательного центра [1, 2, 9, 33–35].
Возможны различные варианты течения болезни: отсутствие продромального периода или развитие «тихого» бешенства – характерно развитие восходящих параличей, напоминающих синдром Гийена–Барре. именно «тихое бешенство» превалирует в клинической картине бешенства в течение последних двух десятилетий в РФ. исход заболевания – смерть больного.
В отсутствие интенсивной терапии (искусственной вентиляции лёгких – иВЛ) через 4 сут после появления первых симптомов умирает половина больных, через 20 сут – все заболевшие. Если проводится иВЛ, возможно развитие поздних осложнений: синдром гиперсекреции антидиуретического гормона, несахарный диабет, нестабильность гемодинамики, аритмии, респираторный дистресс-синдром (РДС) взрослых, желудочно-кишечные кровотечения, тромбоцитопения и др.
Физикальное обследование на этапе постановки диагноза необходимо начать с общего осмотра, измерения температуры тела (характерна субфебрильная лихорадка в начале заболевания и фебрильная в разгаре). Стадия возбуждения характеризуется повышенной рефлекторной возбудимостью и резкой симпатикотонией. Зрачки больного сильно расширены, возникает экзофтальм, взгляд устремляется в одну точку. Пульс резко ускорен, появляется обильное мучительное слюнотечение (сиалорея), потоотделение [1, 2, 9].
Рекомендуется определение признаков поражения центральной нервной системы: приступы гидрофобии, аэрофобии, возбуждения, судорог, галлюцинации, энцефалопатия. Возможно поражение черепномозговых нервов: диплопия, парез лицевых мышц, неврит зрительного нерва, нарушение глотания [1, 2, 9].
Лабораторная диагностика. Диагноз бешенства в типичных случаях не представляет какихлибо трудностей и может быть поставлен клинически. Лабораторная диагностика служит подспорьем для проведения дифференциальной диагностики бешенства с другими заболеваниями ЦНС. Рекомендовано проведение клинического анализа крови с определением гематокрита, уровня тромбоцитов, лейкоцитарной формулы; общего анализа мочи; исследование кислотно-щелочного баланса, электролитов крови; биохимического анализа крови: глюкозы, гамма-глютамилтранспептидазы (ГГТП), лактатдегидрогеназы (ЛДГ), мочевины, креатинина; выполнение протеинограммы; определение протромбинового индекса (ПТи). Биохимическое исследование функции печени, почек, белкового обмена и гемостаза проводится больным с дифференциально-диагностической целью для исключения других причин поражения ЦНС.
Общий анализ крови и общий анализ мочи выполняют с диагностической и диференциальнодиагностической целью. Характерны лейкопения или лимфоцитарный лейкоцитоз, анэозинофилия, в поздних стадиях – повышение гематокрита, тромбоцитопения. исследование кислотнощелочного баланса, электролитов крови, уровня глюкозы проводится для проведения сбаланссированной инфузионной терапии.
Специфическая диагностика включает определение антигена вируса бешенства при помощи реакции иммунофлуоресценции (РиФ) или непрямой иммунофлуоресценции (РНиФ) с использованием антител, меченных флуорохромом в исследуемом материале: прижизненный тест – отпечатки роговицы, биоптат кожи затылка; постмортальный тест – мазки-отпечатки различных отделов головного мозга левой и правой стороны (аммонов рог, кора полушарий, мозжечок и продолговатый мозг). Можно также исследовать спинной мозг, подчелюстные слюнные железы [36].
Лабораторные исследования материала от больных бешенством проводят учреждения, имеющие лицензию на работу с микроорганизмами I и II групп патогенности [31]. исследование подтверждает диагноз бешенства с первых дней болезни, это наиболее быстрый и точный метод лабораторной диагностики бешенства.
Мазки-отпечатки мозговой ткани фиксируют в холодном ацетоне в течение 8–10 ч при температуре 4°С и обрабатывают во влажной камере 30 мин антирабическим иммуноглобулином, меченным флуоресцеинизотиоцианатом (ФиТЦ), промывают фосфатным буфером, высушивают и исследуют в люминесцентном микроскопе. Антигены вируса наблюдаются в виде зелёных гранул разной формы и величины. При выполнении РиФ постмортально получают 99–100% совпадения с биопробой [1–4, 36].
Для постмортальной диагностики рекомендуется использование гистологического метода – микроскопическое выявление морфологических структур возбудителя в виде телец Бабеша–Негри при оценке цитологической картины и морфологии клеток в очаге воспаления (мазки-отпечатки головного мозга) при окраске препаратов по одному из методов (по Селлерсу, Муромцеву, Манну, Ленцу и др. ) [1–4, 36]. Положительным результатом считают наличие телец Бабеша–Негри – чётко очерченных овальных или продолговатых гранулированных образований рубиново-красного цвета с базофильной внутренней структурой, расположенных в цитоплазме нейронов или в околоклеточном пространстве.
На исследование берут тот же материал, что и на РиФ. Относится к экспресс-методам, ответ может быть получен через 1-2 часа после доставки материала. Метод специфичен для бешенства, но менее чувствителен, чем РиФ и РНиФ. В ткани мозга собак тельца находят в 90–95% случаев, а у людей, умерших от бешенства, – в 70%. Отсутствие телец Бабеша–Негри не исключает диагноза бешенства.
Вспомогательное значение имеет определение специфических антител к вирусу бешенства в сыворотке и спинномозговой жидкости (СПМ) с помощью серологических методов исследования: РН, РСК (реакция связывания комплемента) и РиФ, радиоиммунного и иммуноферментного анализа [1–4, 36]. Определение специфических антител в РН возможно после 7–10-го дня болезни. Однако данный метод чаще применяется с дифференциально-диагностической целью, поскольку срок жизни больного при развитии клинической картины бешенства ограничен. У невакцинированных больных диагноз бешенства подтверждает четырёхкратное нарастание титра антител при исследовании парных сывороток.
У вакцинированных больных при постановке диагноза опираются на абсолютный уровень нейтрализующих антител в сыворотке, а также на присутствие этих антител в СМЖ. После проведения постэкспозиционной профилактики нейтрализующие антитела в СМЖ обычно отсутствуют либо их титр низок (менее 1:64), в то время как при бешенстве титр нейтрализующих антител в СМЖ колеблется в пределах 1:200 – 1:160 000.
Окончательным подтверждением диагноза может быть результат молекулярно-генетического исследования без накопления возбудителя (качественный тест) с выявлением РНК Neuroryctes rabid в исследуемом материале (биоптат мозга): проводится с диагностической целью постмортально. Рекомендуется также использование биологиче-ского и культурального методов – путём заражения исследуемым материалом (слюна больных людей и животных, ткань мозга, слюнных желёз от трупов) лабораторных животных (сосунки белых мышей, сирийские хомячки) или индикаторных клеток культуры ткани [8].
Выделение культуры является наиболее достоверным подтверждением диагноза бешенства. Биопробу ставят при получении отрицательных результатов предыдущими методами и в сомнительных случаях. Положительный ответ может быть получен только через 25–30 дн. Наличие рабического вируса у заражённых и погибших мышей подтверждают с помощью прямой РиФ или обнаружения телец Бабеша–Негри. идентификацию обнаруженного вируса бешенства проводят также с помощью РН на белых мышах.
Положительный ответ, полученный каким-либо одним из специфических методов, аннулирует отрицательные результаты всех других тестов. Тестсистемы, используемые для лабораторной диагностики бешенства, должны быть разрешены к применению в установленном порядке [31].
Инструментальная диагностика
При выявлении менингеальных знаков проводится люмбальная пункция с исследованием СМЖ. В ликворе определяется повышение давления, отмечают лимфоцитарный плеоцитоз, умеренное повышение содержания белка.
Иная диагностика. Рекомендуются консультации смежных специалистов – хирурга, невролога, психиатра. Консультация хирурга показана при наличии повреждений, множественных рваных ран; консультация невролога проводится с дифференциальнодиагностической целью при клинико-лабораторных симптомах энцефалита иной природы.
Дифференциальная диагностика. Дифференцировать клинические проявления бешенства необходимо от столбняка, энцефалита, истероневроза (лиссофобия), отравления атропином и стрихнином, приступов белой горячки. Столбняк характеризуется тетаническими судорогами, тризмом, «сардонической улыбкой», отсутствием нарушений сознания и нормальной психикой у больных.
Судороги не провоцируются видом воды, больной может пить воду. В периодах между приступами сохраняется гипертонус мышц. При исследовании ликвора отсутствуют воспалительные изменения. При энцефалитах другой инфекционной природы до развития паралитической фазы отсутствует стадия возбуждения, сочетающаяся с гидрофобией, аэрофобией и выраженной симпатикотонией. В ликворе определяются более выраженные воспалительные изменения, согласующиеся с этиологией энцефалита.
Картина ложного бешенства при истероневрозе отличается путаным анамнезом (часто укусившие животные здоровы), обилием субъективных жалоб, отсутствием объективных признаков (нет расстройств дыхания, тахикардии, расширения зрачков) и длительным течением. Отравления препаратами исключают на основании тщательно собранного анамнеза и отсутствия характерной цикличности болезни. Приступы белой горячки не сопровождаются ни водобоязнью, ни судорогами.
Рекомендуемый диагностический алгоритм ведения пациента с подозрением на бешенство представлен на рисунке.
Лечение
Заболевшие гидрофобией подлежат госпитализации в инфекционный стационар в отделение реанимации и интенсивной терапии (ОРиТ). В перечень показаний к госпитализации пострадавших от укусов, оцарапывания и ослюнения животными и больных гидрофобией входят:
- – хирургические показания (множественные рваные раны, укусы в лицо, шею, кисти и пальцы рук);
- – инфицированные укушенные раны (кроме кисти); – инфицированные укушенные раны кисти; – отягощённый аллергологический анамнез, лица с необычными поствакцинальными реакциями и осложнениями на антирабические препараты и повторно прививаемые; – отягощённый неврологический анамнез; –отягощённый психоневрологический анамнез;
- – беременные женщины, пострадавшие от укусов животными;
- – новорождённые, пострадавшие от укусов животными;
- – больные с гидрофобией и пострадавшие от укусов инфицированными животными.
Эффективное этиотропное лечение бешенства не разработано. В 2005 г. после первого опыта успешного лечения пациента с клиникой гидрофобии предложен экспериментальный курс лечения острой инфекции бешенства у человека – Милуокский протокол (англ. Milwaukee protocol). Метод подразумевает погружение больного в состояние искусственной комы для глубокого торможения функций ЦНС и введение комбинации противовирусных препаратов: рибавирина и амантадина. В последующем протокол был усовершенствован с исключением рибавирина и добавлением сосудистых препаратов [37]. Методика лечения по протоколу применена у 38 больных по всему миру, но выжили только 6 человек, источниками инфекции для которых были летучие мыши. Вероятность излечения клинического бешенства у больных, не получивших антирабическую вакцинацию, объясняют более низкой вирулентностью вирусов бешенства, основными хозяевами которых являются летучие мыши.
Милуокский протокол не является общепризнанным. Патогенетическая терапия. Рекомендуется проведение инфузионной, противосудорожной и седативной терапии (кетамин), при необходимости вводят мышечные релаксанты, наркотические средства, устанавливают назогастральный зонд. инфузионная терапия направлена на купирование синдрома дегидратации, её объем определяется степенью дегидратации. Седативная и противосудорожная терапия направлена на купирование приступов возбуждения и судорог. По назогастральному зонду осуществляют парентеральное питание больного, введение жидкости.
Симптоматическая терапия
Рекомендовано назначение наркотических и седативных средств. Седативные и наркотические средства назначают для введения больного в медикаментозный сон (из соображений гуманности) и (или) купирования приступов возбуждения.
Врачебные рекомендации:
Профилактика
Выявление больных бешенством осуществляют специалисты лечебно-профилактических учреждений, независимо от организационно-правовой формы собственности и ведомственной принадлежности, при оказании всех видов медицинской помощи на основании клинико-эпидемиологических и лабораторных данных, в первую очередь при обращении населения за медицинской помощью по поводу нападения и укуса животными или ослюнения повреждённых кожных покровов или наружных слизистых оболочек.
Лиц, подвергшихся риску заражения, направляют на консультацию врача травматолога-ортопеда или врача-хирурга, который определяет объём оказания медицинской помощи и лечения, включая постэкспозиционную профилактику. Медицинские работники, выявившие лиц, подозрительных на инфицирование вирусом бешенства, собирают эпидемиологический анамнез, устанавливают (с указанием места и времени) все сведения о животном, напавшем на человека, и незамедлительно сообщают эти сведения в органы, осуществляющие государственный санитарноэпидемиологический и ветеринарный надзор [31].
Мероприятия в отношении больных или подозрительных на заболевание бешенством лиц. Постэкпозиционная профилактика бешенства у людей
При обращении человека за медицинской помощью по поводу нападения и укуса животного или ослюнения повреждённых кожных покровов или наружных слизистых оболочек медработники обязаны оказать медицинскую помощь по обработке раны, места ослюнения, назначить необходимый курс лечебно-профилактических прививок и немедленно начать проведение вакцинации, проинформировать пострадавшего о необходимости прохождения профилактических прививок и возможных последствиях при нарушении курса прививок.
Антирабическая помощь состоит из местной обработки ран, царапин, ссадин, мест ослюнений и последующего введения вакцины для профилактики бешенства. При наличии показаний (опасная локализация и глубина повреждений, нанесение повреждений дикими и сельскохозяйственными животными) проводится комбинированный курс лечения: антирабический иммуноглобулин с целью пассивной иммунизации и антирабическая вакцина в соответствии с инструкциями по применению антирабических препаратов.
Специфическое антирабическое лечение (постэкпозиционную профилактику) пострадавших от укусов подозрительных на бешенство животных лиц начинают до получения результатов лабораторных исследований животных. Постэкпозиционную профилактику проводят зарегистрированными в установленном порядке иммунобиологическими препаратами в соответствии с инструкцией по их применению [31].
Местная обработка ран (укусов, царапин, ссадин) и мест ослюнений должна начинаться немедленно или как можно раньше после укуса или повреждения. Она заключается в обильном промывании в течение нескольких минут (до 15 мин) раневой поверхности водой с мылом или другим моющим средством (детергентом) или, в случае отсутствия мыла или детергента, место повреждения промывается струей воды. После этого края раны следует обработать 70% этиловым спиртом или 5% спиртовым раствором йода [20, 38].
По возможности следует избегать наложения швов на раны. Наложение швов показано исключительно в следующих случаях:
- – при обширных ранах: несколько наводящих кожных швов после предварительной обработки раны;
- – по косметическим показаниям (наложение кожных швов на раны лица);
- – прошивание кровоточащих сосудов в целях остановки наружного кровотечения.
При наличии показаний к применению антирабического иммуноглобулина его используют непосредственно перед наложением швов.
После местной обработки ран (повреждений) немедленно начинают лечебно-профилактическую иммунизацию [20, 38]. Лечебно-профилактической иммунизации подлежат все лица, подвергшиеся риску заражения бешенством.
При проведении комбинированного лечения сначала вводят антирабический иммуноглобулин (АиГ), и не более чем через 30 мин после него вводится вакцина. АиГ назначают как можно раньше после контакта с бешеным животным или животным с подозрением на заболевание бешенством, диким или неизвестным животным. Гетерологичный (лошадиный) иммуноглобулин антирабический назначают в дозе 40 ME на 1 кг массы тела.
Объём вводимого гетерологичного АиГ не должен превышать 20 мл. Гомологичный (человеческий) иммуноглобулин антирабический назначается в дозе 20 ME на 1 кг массы тела. Как можно большую часть рекомендованной дозы АиГ следует инфильтрировать в ткани вокруг раны и в глубине раны. Неиспользованная часть дозы препарата вводится глубоко внутримышечно в место, отличное от введения аитирабической вакцины [38].
Перед введением гетерологичного (лошадиного) АиГ необходимо проверить индивидуальную чувствительность пациента к белкам лошади. Гетерологичный иммуноглобулин вводят не позднее 3 сут после укуса. Перед введением гомологичного (человеческого) АиГ индивидуальную чувствительность не проверяют. Гомологичный АиГ вводят не позднее 7 сут после укуса. Схема лечебно-профилактических прививок антирабической вакциной и АиГ определяется с учётом характера контакта с животным, локализации повреждения, данных об инфицированности животного [38].
Опасной локализацией повреждений считаются любые ослюнения слизистых оболочек, укусы головы, лица, шеи, кисти, пальцев рук и ног, гениталий, так как в этом случае укорачивается путь вируса к нейронам центральной нервной системы, что ведёт к сокращению инкубационного периода заболевания. Во всех этих случаях проводится усиленный режим антирабической профилактики, предусматривающий немедленное введение антирабического иммуноглобулина, и спустя 30 мин – вакцины для профилактики бешенства. Введение АиГ плюс вакцины проводится также при одиночных или множественных глубоких рваных ранах, нанесённых домашними или сельскохозяйственными животными, а также при любом ослюнении и повреждении, нанесённом дикими плотоядными животными, летучими мышами и грызунами.
Курс лечебно-профилактической иммунизации назначают независимо от срока обращения пострадавшего за антирабической помощью, даже через несколько месяцев после контакта с больным или подозрительным на заболевание бешенством животным. Следует учитывать, что при приёме глюкокортикостероидов и иммунодепрессантов вакцинотерапия может оказаться неэффективной. В случае необходимости продолжения иммуносупрессивной терапии на фоне вакцинации необходимо контролировать титр вируснейтрализующих антител. При отсутствии антител проводится дополнительный курс введения вакцины.
При положительном результате лабораторной диагностики животного, обследованного на бешенство, начатый курс специфического антирабического лечения продолжается, при отрицательном результате курс вакцинации прекращают. При наличии у животного подозрительных на бешенство клинических проявлений продолжают курс антирабического лечения, несмотря на отрицательный результат лабораторной диагностики. В случае если животное, находившееся под наблюдением, не заболело (не погибло) в течение 10 дн с момента нанесения повреждений (ослюнений) человеку, то курс антирабического лечения прекращается. В случаях различных нарушений курса антирабических прививок (несоблюдение сроков вакцинации, нарушения последовательности введения препарата и пр.) должно проводиться определение иммунного статуса прививающихся с целью дальнейшей корректировки проводимого специфического лечения [31].
Животное, с которым связан подозрительный на заболевание бешенством человека случай, подлежит изоляции на 10 сут или умерщвлению (в случае агрессивного поведения). Материал от погибшего животного должен быть доставлен в специализированную лабораторию специалистами ветеринарной службы. В целях выявления лиц, подвергшихся риску заражения, проводят подворные (поквартирные) обходы с участием медицинских работников и сотрудников ветеринарных учреждений. Выявленных лиц, подвергшихся риску заражения, направляют на консультацию врача-хирурга, который определяет объём оказания медицинской помощи и лечения, включая постэкспозиционную профилактику.
Обслуживающий больного бешенством персонал должен работать в защитной одежде (халаты, очки, маски и перчатки), особенно при проведении таких процедур, как интубирование, аспирация жидкостей, а также другие процедуры, связанные с контактом со слюной больного. инструменты после использования для оказания помощи больному бешенством подвергаются обычным режимам дезинфекции. Тела людей, умерших от бешенства, представляют низкий риск распространения инфекции. Рекомендуется раннее захоронение тела умершего от бешенства или его кремация [31].
Бешенство остаётся важной проблемой здравоохранения, требующей внимания практикующих врачей, эпидемиологов, а также продолжения изучения патогенеза и поиска эффективных схем терапии.
#бешенство; #этиопатогенез; #эпидемиология; #диагностика; #лечение; #профилактика.
Источник: Никифоров В.В., Авдеева М.Г. Бешенство. Актуальные вопросы. Эпидемиология и инфекционные болезни. 2017; 22(6): 295-305








 Вход через Яндекс
Вход через Яндекс Вход через Вконтакте
Вход через Вконтакте Вход по e-mail
Вход по e-mail