Содержание статьи
Рекуррентные афты + любое системное проявление (генитальные афты, поражение глаз, кожи, ЖКТ, сосудов, нервной системы, артрит)
- поражает сосуды всех размеров, артерии и вены
- встречается чаще и протекает тяжелее среди народов “шелкового пути” (Турция, Япония, Корея, Китай, Ирак, Иран и Саудовская Аравия)
- в основном встречается среди людей в возрасте 20-40 лет, тяжелее протекает у молодых мужчин
Клиническая картина
Клиническая картина: рецидивирующие болезненные язвы кожи и слизистых.
Самый частый дебют: язвы слизистой полости рта, внешне и гистологически схожие с афтозным поражением слизистой рта. Язвы чаще множественные, болезненные, округлые, по размеру от нескольких мм до 2 см, с четкими границами, дном, покрытым некротическими массами. Крупные язвы (более 1 см) могут заживать с образованием рубцов. Язвы обычно заживают спонтанно через 1-3 недели.
Урогенитальные язвы поражают 75% больных, чаще всего на мошонке у мужчин и вульве у женщин, рецидивируют с меньшей частотой, чем язвы полости рта, часто рубцуются. Также возможен эпидидимит, сальпингит, варикоцеле и другие поражения
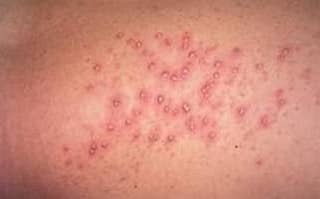
Поражения кожи: акнеподобное поражение, папуло-везикуло-пустулезные элементы, псевдофолликулит, узелковая эритема
Поражение глаз: увеит (в типичных случаях билатеральный панувеит). У 20% развивается гипопион: тяжелый передний увеит с гнойным содержимым в передней камере глаза
Задний увеит, васкулит сетчатки окклюзия сосудов и неврит зрительного нерва требуют системной иммуносупрессивной терапии и могут необратимо ухудшить зрение и прогрессировать до слепоты при отсутствии лечения (диагноз ставится после осмотра в щелевой лампе).
Поражение нервной системы встречаются реже, выделяют паренхиматозное (ствол ГМ, диффузное поражение, спинной мозг и мозжечок, нейропатия зрительного нерва), и непаренхиматозное (тромбоз венозного синуса, аневризмы артерий, острый менингеальный синдром, псевдотумор церебри). Диагностика: МРТ, анализ СМЖ: повышенное содержание белка и повышенная клеточность.
Поражение сосудов: любой калибр, чаще васкулит мелких сосудов. У ⅓ поражаются крупные артерии, что приводит к геморрагиям, стенозам, формированию аневризм, тромбозам. Вовлечение сосудов мозга и почек встречается редко.
Поражение легких: наиболее часто аневризма легочной артерии с вовлечением крупных проксимальных ветвей. Кровохарканье является наиболее частым проявлением.
У 50% неэрозивный, асимметричный, недеформирующий артрит, особенно во время обострений. Чаще всего поражаются крупные и средние суставы (коленный, локтевой, лучезапястный)
Поражение ЖКТ: боли в животе, диарея, образование язв в кишечнике, преимущественно в подвздошной кишке
Нет патогномоничных лабораторных тестов, возможно повышение СОЭ, СРБ, ферритина, лейкоцитов, тромбоцитов
Диагностические критерии
- Диагностические критерии: рецидивирующий афтозный стоматит (не менее 3х раз в году) + 2 клинических критерия
- Рецидивирующие генитальные афты (афтозные изъязвления или рубцевание).
- Поражения глаз
- Поражения кожи
- Положительный тест на патергию - реакцию кожи на укол иглой. Патергия определяется папулой размером 2 мм и более, развивающейся обычно через 24-48 часов после косого введения иглы 20-го калибра на глубину 5 мм в кожу (выполняется на предплечье).
Клинические проявления с течением заболевания обычно становятся менее выраженными
Лечение
Лечение: при изолированных афтозных поражениях полости рта/гениталий: топические стероиды до исчезновения боли в области афт. Для предотвращения рецидивов: колхицин 1.2-1.8 мг/сут в несколько приемов ИЛИ апремиласт (ингибитор ФДЭ-4). Препарат титруется от 10 мг/сут до 60 мг/сут в два приема в течении 6 дней. Вторая линия - системные ГКС (начальная доза преднизолона 15 мг/сут с последующим снижением до 10 мг/сут и отменой через 2-3 недели). Пациентам с редицивирующим афтозным стоматитом более длительные курсы в дозировки 5 мг/сут
Если пациенту для контроля заболевания требуется колхицин/апремиласт + ГКС в дозе более 10 мг/сут - переход на альтернативные методы. Первый выбор: азатиоприн (стартовая доза 50 мг/сут с последующей титрацией на 50 мг каждые 4 недели до 2.5 мг/кг/сут + мониторинг ОАК каждые 2 недели во время титрации и каждые 6-12 недель в процессе лечения)
Ингибиторы ФНО-альфа (инфликсимаб, адалимумаб, этанерцепт) используются в комбинации с азатиоприном
Для лечения поражений кожи (за исключением узловатой эритемы и гангренозной пиодермии) обычно эффективен колхицин и, в случае неэффективности, преднизолон. Узловатая эритема: при наличии клинических (изъязвление) или гистологических признаков кожного васкулита - стартовая терапия системными ГКС + БМАРП (преднизолон 40-60 мг/сут на 1 месяц с последующей отменой в течение 3-4 мес. + азатиоприн)
Артрит: колхицин+НПВС, при неэффективности ГКС в низкой дозе
Глазные симптомы: наблюдение офтальмолога. Передний увеит: ГКС+холинолитики. Задний увеит: ГКС в высоких дозах+другой иммуносупрессивный агент (азатиоприн, циклоспорин, интерферон-альфа)
Гастроинтестинальные симптомы: ГКС в высоких дозах + преднизолон. Ингибиторы ФНО-альфа - вторая линия (возможно использование в комбинации с сульфасалзином). Альтернатива: микофенолат и метотрексат.
Поражение сосудов: ГКС + циклосфосфамид (500 мг/м2 - 1 г/м2 ежемесячно в течение 6 мес.)
Для снижения риска венозных тромбозов антикоагулянты не показаны, патогенетическое лечение важнее. При наличии тромбоза - стандартное лечение
Неврологические проявления: первая линия - азатиоприн, альтернативы: микофенолат, метотрексат и циклофосфамид. Вторая линия - ингибиторы TNF-альфа
|
Критерии диагноза |
Диагностические критерии: рецидивирующий афтозный стоматит (не менее 3х раз в году) + 2 клинических критерия
|
|
Этиология |
Этиология неизвестна |
|
Обследования, для подтподтвержде |
Нет патогномоничных лабораторных тестов, возможно повышение СОЭ, СРБ, ферритина, лейкоцитов, тромбоцитов + обследования в зависимости от поражения органов и систем (осмотр офтальмолога, осмотр в зелевой лампе, МРТ, анализ СМЖ при поражении нервной системы, МР-ангиография при поражении сосудов |
|
Терапия |
При изолированных афтозных поражениях полости рта/гениталий: топические стероиды до исчезновения боли в области афт. Для предотвращения рецидивов: колхицин 1.2-1.8 мг/сут в несколько приемов ИЛИ апремиласт (ингибитор ФДЭ-4). Если пациенту для контроля заболевания требуется колхицин/апремиласт + ГКС в дозе более 10 мг/сут - переход на альтернативные методы. Первый выбор: азатиоприн (стартовая доза 50 мг/сут с последующей титрацией на 50 мг каждые 4 недели до 2.5 мг/кг/сут) |
|
Мифы и вмешательства которые не продемонстрировали эффекта |
Обработка язв антисептиками, хлорофиллиптом |
|
Важные комментарии |
Клинические проявления с течением заболевания обычно становятся менее выраженными |
Комментарий врача
Болезнь Бехчета - это хроническое заболевание, при котором развивается воспаление мелких и крупных сосудов. Обычно болезнь преобладает среди людей в возрасте 20-40 лет, тяжелее протекает у мужчин и чаще встречается у народов так называемого “шелкового пути” - на сегодняшний день это народы, проживающие на территории Турции, Ирака, Ирана, Японии, Кореи и Саудовской Аравии. Чаще всего заболевание начинается с поражения слизистых оболочек полости рта и образования язв, внешне схожих с афтозным поражением. Язвы чаще всего множественные, болезненные и округлые, обычно заживают спонтанно через 1-3 недели. У большинства больных также обычно встречаются урогенительные язвы: чаще всего на мошонке у мужчин и на вульве у женщин. Также возможны поражения других органов и систем: глаз, легких, нервной системы и так далее.
Диагноз обычно ставится после очного осмотра врача-ревматолога и при необходимости других врачей-специалистов с целью оценки поражения других органов и систем. При наличии показаний врачи могут рекомендовать проведение дополнительных исследований: например, МРТ головного мозга, МР-ангиографию сосудов, осмотр врачом-офтальмологом в щелевой лампе и другие. В лабораторных анализах возможно повышение скорости оседания эритроцитов, С-реактивного белка, ферритина, лейкоцитов, тромбоцитов, однако специфических диагностических лабораторных тестов в настоящее время нет.
Лечение зависит от степени тяжести заболевания и проявлений. При изолированном поражении слизистых оболочек обычно рекомендуются местные глюкокортикостероиды на язвочки до исчезновения боли (например, бетаметазон, мометазон), для предотвращения рецидивов обычно рекомендуется использование колхицина 1.2-1.8 мг/сут. При неэффективности обычно рекомендуются системные глюкокортикостероиды (например, преднизолона в дозировке 15 мг/сут). При поражении других органов и систем лечение обычно подбирается индивидуально. Обычно клинические проявления становятся менее выраженными с течением времени.








 Вход через Яндекс
Вход через Яндекс Вход через Вконтакте
Вход через Вконтакте Вход по e-mail
Вход по e-mail